- Détails
Que sont les réseaux locorégionaux ?
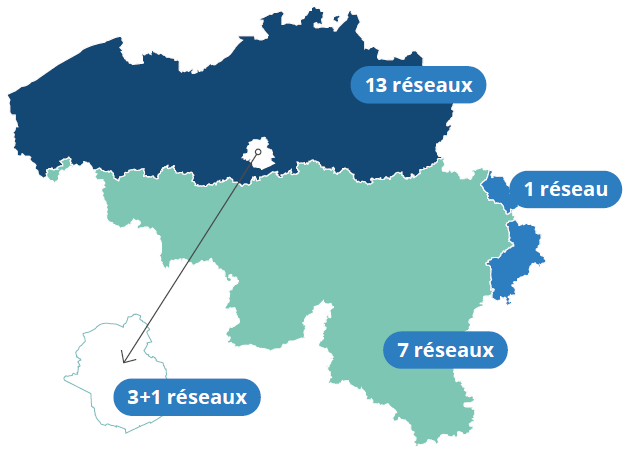
Un réseau hospitalier locorégional est le fruit d’une collaboration dans le domaine des soins (de base) entre au moins deux hôpitaux situés dans une zone géographique d’un seul tenant. Depuis le 1er janvier 2020, chaque hôpital doit faire partie d’un seul et unique réseau hospitalier locorégional. Treize réseaux au maximum peuvent être constitués en Flandre, huit en Wallonie et quatre à Bruxelles. La manière dont les hôpitaux organisent la politique de l’offre de soins locorégionale au sein de leur réseau est déterminée par le réseau hospitalier lui-même.
En savoir plus ? https://etaamb.openjustice.be/fr/loi-du-28-fevrier-2019_n2019040712
Travailler ensemble à la réalisation de missions de soins
La base de la réforme vers des réseaux hospitaliers locorégionaux est double :
« Soins de proximité là où c’est possible, soins spécialisés là où c’est nécessaire ».
Autrement dit, la volonté des pouvoirs publics est, d’une part, de s’assurer que les soins sont dans la mesure du possible dispensés le plus près du domicile du patient et, d’autre part, de plutôt concentrer les soins hyperspécialisés dans une perspective de qualité. Ceci afin de permettre un déploiement plus efficace des moyens.
Il a été procédé à une répartition des soins, subdivisés entre missions de soins locorégionales et missions de soins suprarégionales.
1. Missions de soins locorégionales
Ce sont les missions de soins qui peuvent être proposées dans chaque hôpital locorégional, comme un service d’urgence, un service de gériatrie ou de pédiatrie, etc. Ces services permettent de garantir les soins de base dans le cadre d’interventions chirurgicales et d’affections médicales classiques. Les soins locorégionaux comprennent aussi des traitements pour lesquels les patients doivent se rendre régulièrement à l’hôpital pendant une certaine période. Il s’agit notamment de la dialyse rénale, du programme de soins d’oncologie et des soins associés à un accident vasculaire cérébral. Ces soins sont censés être dispensés dans chaque réseau hospitalier mais pas dans chaque hôpital.
2. Missions de soins suprarégionales
Il s’agit de missions de soins pour un petit groupe de patients qui requièrent une grande expertise et/ou un investissement important. Ces soins ne peuvent être proposés dans chaque réseau, mais doivent être concentrés dans des centres de référence suprarégionaux. Il s’agit entre autres des soins spécialisés de l’accident vasculaire cérébral, des centres de grands brûlés, etc.
L’objectif est de créer un cadre adapté qui favorise la collaboration au sein du secteur. Dans une phase ultérieure, les hôpitaux du réseau pourront choisir de rassembler plusieurs services ou ensembles de soins sous la forme de services partagés (shared services). Il sera ainsi possible d’optimiser le déploiement des moyens en procédant, par exemple, à des achats groupés ou en exploitant ensemble l’appareillage lourd.
Les réseaux hospitaliers locorégionaux deviendront plus attractifs pour les prestataires de soins et les patients grâce à une amélioration de la qualité et grâce à la spécialisation. La coopération entre centres de référence de soins suprarégionaux permettra aux patients, après avoir reçu un traitement, d’être suivis ensuite au sein d’un hôpital locorégional proche de leur domicile.
- Détails

On distingue trois sortes d'hôpitaux généraux[1]:
Au 01/01/2023, sur les 103 hôpitaux belges, 30 % sont « publics », c’est-à-dire gérés par une autorité publique (commune, intercommunale, province, région, etc.), et 70 % sont privés et organisés en ASBL. Historiquement, cette dernière catégorie était l’émanation de congrégations religieuses, de mutualités, d’universités libres ou d’hôpitaux d’entreprise. Toutefois, vu le nombre important de fusions entre hôpitaux au cours de ces dernières décennies, bon nombre d’institutions sont aujourd’hui un héritage à la fois du secteur public et du privé. La loi sur les hôpitaux ne fait aucune distinction entre ces deux secteurs. En conséquence, le financement par les pouvoirs publics est identique.
[1] Ce rapport se concentre sur les hôpitaux généraux relevant de la compétence fédérale. Il ne prend pas en considération les hôpitaux psychiatriques (qui dispensent des soins exclusivement aux personnes souffrant de troubles psychiques).
- Détails
Les activités des hôpitaux sont organisées en services, fonctions et programmes de soins.
Les services regroupent des activités auxquelles correspond une localisation précise au sein de l’hôpital. On distingue les services d’hospitalisation, où les patients résident, et les services médicaux ou médico-techniques, où certaines prestations spécifiques nécessitant une expertise particulière ou un appareillage spécial sont dispensées. Parmi les services médicaux, on peut notamment citer les centres de transplantation ou centres de grands brûlés ; parmi les services médico-techniques, les services d’imagerie médicale (CT-scan, IRM, PET-scan, etc.), les centres de génétique humaine, les services de radiothérapie et les centres de dialyse rénale.
Les fonctions sont des activités hospitalières disponibles pour l’ensemble des services de l’hôpital. Plusieurs fonctions sont soumises à des normes et contrôles spécifiques de la part de la communauté ou de la région compétente. Les fonctions comprennent notamment la pharmacie hospitalière, les soins palliatifs, les soins intensifs, la prise en charge des urgences, la banque de sang hospitalière, la médiation, la prise en charge de la douleur, le laboratoire de biologie clinique.
Les programmes de soins offrent un cadre organisationnel permettant d’implémenter des « trajets de soins » pour un groupe-cible spécifique. Ils résultent d’un agencement entre services d’hospitalisation, services médicaux ou médico-techniques et fonctions nécessaires pour une prise en charge de qualité.
Il existe actuellement plusieurs programmes de soins :
- le programme de soins « pathologie cardiaque » ;
- le programme de soins « médecine de la reproduction » ;
- le programme de soins pour patients oncologiques ;
- le programme de soins pour enfants ;
- le programme de soins pour patients gériatriques ;
- le programme de soins pour « les soins de l’accident vasculaire cérébral (AVC) ».
Pour en savoir plus sur la localisation et les services proposés par les différents hôpitaux : https://www.health.belgium.be/fr/sante/organisation-des-soins-de-sante/partage-de-donnees-de-sante/institutions-de-soins
Types de services hospitaliers
Chaque service au sein d’un hôpital doit être agréé et répondre à des normes spécifiques qui concernent notamment la capacité minimale en lits, le niveau requis d’activité, l’équipement technique ainsi que l’encadrement en personnel médical, paramédical et soignant.
Pour chaque service, un index ou indice identifiant le sous-groupe de patients est attribué. Afin d’offrir une meilleure vue d’ensemble, nous regroupons les différents types de services en fonction de la nature des affections qui y sont généralement traitées.
- Les lits aigus : destinés à des séjours d’une durée relativement courte, par exemple les lits pour la chirurgie (index C), la médecine interne (index D), la pédiatrie (index E), les soins aux prématurés (index NIC), la maternité (index M).
- Les lits gériatriques : destinés à la prise en charge des patients gériatriques (index G).
- Les lits chroniques : destinés à des hospitalisations de plus longue durée ou pour des patients nécessitant un traitement chronique : par exemple, les lits de revalidation (index S1 pour les maladies cardio-pulmonaires, S2 pour les maladies locomotrices, S3 pour les maladies neurologiques, S5 pour les polypathologies chroniques et S6 pour les troubles psychogériatriques) et les lits de soins palliatifs (index S4).
- Les lits et places psychiatriques : destinés à la prise en charge de patients souffrant de troubles psychiques, parfois ouverts uniquement de jour ou de nuit : par exemple, lits ou places pour l’observation et le traitement neuropsychiatriques pour adultes (index A, a1, a2, T et t1) ou pour enfants (index K, k1 et k2).
Évolution du nombre de lits hospitaliers agréés
Le vieillissement de la population et l’innovation dans les soins de santé se reflètent dans l’évolution du nombre de lits agréés au sein des hôpitaux. Depuis 1995, une diminution du nombre de lits « aigus » agréés (- 24 %) est observée. Cette baisse s’explique par le fait qu’au fil des ans, les patients doivent séjourner moins longtemps à l’hôpital pour certaines maladies et interventions. Un mouvement inverse est observé pour les lits gériatriques (+ 29 %), spécialisés (+ 370 %) et psychiatriques (+ 67 %)[1]. Nous constatons une augmentation du nombre de lits depuis 1995, due en partie au vieillissement de la population. Nous observons au total une diminution de 2 395 lits (- 4 %) dans les hôpitaux belges. Entre 2010 et 2015, une augmentation du nombre de lits agréés est observée, résultant de fusions entre hôpitaux généraux et spécialisés[2].
Évolution du nombre de lits agréés d'hospitalisation
Répartition géographique du nombre de lits hospitaliers agréés pour 100 000 habitants
La Région de Bruxelles-Capitale compte le plus grand nombre de lits pour 100 000 habitants. La Flandre occidentale et le Hainaut occupent respectivement les deuxième et troisième places. Le Brabant wallon et le Brabant flamand sont les provinces qui offrent proportionnellement le moins de lits.
Lits agréés pour 100 000 habitants par province et région de Bruxelles-Capitale
[1]Source: CIC au 01/01/2023
[2]Les lits gelés sont comptabilisés car l'agrément est maintenu.
- Détails
Nombre et pourcentage de travailleurs (en ETP) par catégorie de personnel
Le volume d’ETP (= équivalents temps) plein a augmenté de 4 198 unités (+ 3,22 %) au cours de ces cinq dernières années. La plus forte augmentation est observée parmi le personnel médical salarié (+ 26,62 %). Cette hausse est principalement due à l’augmentation du nombre de médecins spécialistes en formation (MSF).
Evolution du nombre d’ETP par catégorie de personnel entre 2016 et 2020
[1]Source: Finhosta